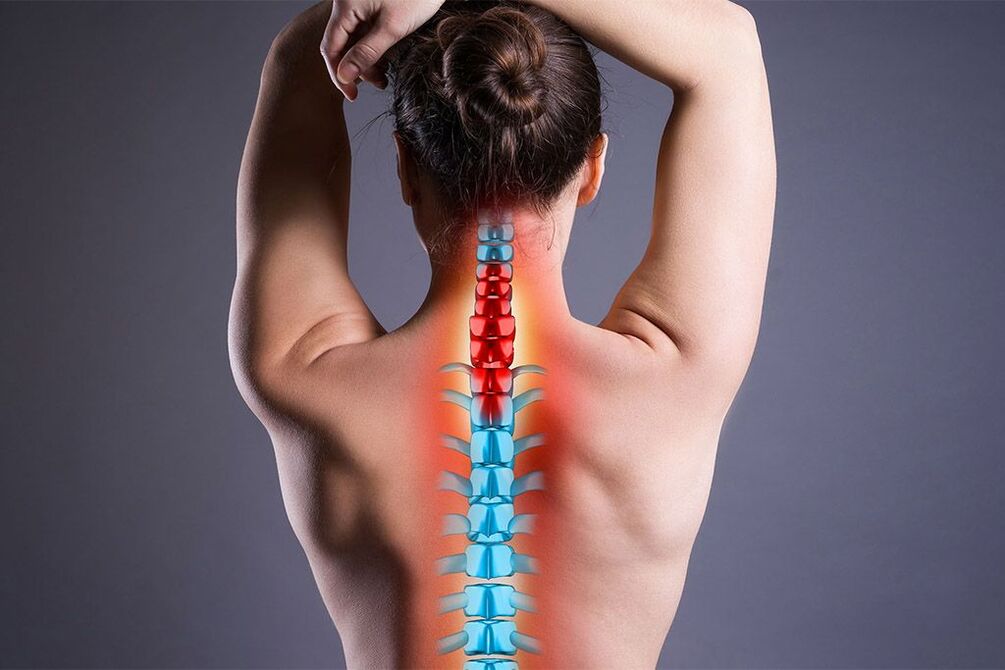
В результаті прямоходіння людини хребет як осьова структура прийняв на себе основне навантаження. Саме тому дегенеративні та дистрофічні процеси – досить часті наслідки життєдіяльності людини. Одним із найпоширеніших захворювань опорно-рухової системи є остеохондроз, який приносить сильний дискомфорт та здатний призводити до інвалідності. У цій статті йдеться про найважчу форму цієї патології – це поширений остеохондроз.
Загальна характеристика
Остеохондроз - дистрофічне захворювання хребта, яке найчастіше вражає грудний, поперековий та шийний відділи. Ця патологія має пряму кореляцію із віком. Хвороба набагато частіше зустрічається в осіб від 40 років, але останнім часом у неї виникла тенденція омолодження. Поширений остеохондроз відрізняється тим, що стосується більше однієї ділянки відділу або кілька відділів одночасно. Через прогресуючий розвиток дегенеративних процесів не тільки в кістковій тканині, а й у зв'язковому апараті хребта хребці знаходять рухливість і здавлюють нерви та кровоносні судини. З цим пов'язана симптоматика поширеного остеохондрозу, але примітно те, що хвороба деякий час може протікати безсимптомно.
Важливо! Патологія вимагає багатопрофільного контролю, оскільки зачіпає як опорно-рухову, а й нервову систему, і навіть внутрішні органи. Крім самого хребта, патологічний процес може охоплювати інші елементи скелета.
Етіологія та патогенез
Причин поширеного остеохондрозу безліч. Деякі їх пов'язані з вродженими дефектами скелета, інші – з неадекватним навантаженням при активної діяльності. Особливо частими факторами, що сприяють розгортанню клінічної картини, є:
- травми;
- плоскостопість;
- клишоногість - деформація стопи (еквіноварусна, варусна, вальгусна залежно від позиції п'яти);
- робота, пов'язана з підйомом тяжкості;
- заняття спорту без розминки та розігрівання м'язів;
- робота за умов низьких температур.
Низькі температури відносять до провокуючих факторів, оскільки холод тимчасово змінює молекулярну структуру м'яких тканин, знижує інтенсивність кровообігу, знижує провідність нервових імпульсів та обмін речовин, отже, і функціонування імунної системи. Інші причини порушують біомеханіку хребта та сприяють швидкому зношування міжхребцевих дисків.
Болі відчуття при поширеному остеохондрозі можуть бути наслідком остеофітів або деформації дисків. Біль, як правило, корінець, тобто. пов'язана зі стисканням задніх корінців нервів.
Поширений остеохондроз із легкістю імітує інші недуги. При ураженні в грудному відділі біль з'являється в ділянці серця і буває прийнята за ішемічні процеси, а при ураженні поперекових відділів – за радикуліт.
Симптоми
Клінічні прояви залежатимуть від того, які відділи уражені та в якій комбінації.
При поразці шийного відділу характерні:
- нестабільний тиск;
- головний біль;
- порушення координації;
- біль у руках;
- оніміння у верхній частині тулуба та в руках.
При патології у грудному відділі:
- міжреберна невралгія;
- скутість у руках, шиї;
- порушення функціонування внутрішніх органів
При ураженні поперекового відділу:
- печіння;
- порушення сечовипускання;
- спазми;
- біль під час ходьби.
Виходячи з перерахованого вище, неважко зробити висновок, що патологія зачіпає не тільки хребет і великі суглоби, але і вегетативну нервову систему. З останньою пов'язані перебої у роботі внутрішніх органів. Поширений полісегментарний остеохондроз може іноді загострюватися. У таких випадках прояви набагато інтенсивніші. При поєднанні порушень кількох відділів симптоми будуть відповідними.
Ускладнення
Остеохондроз умовно можна розділити на помірний остеохондроз, який є природним процесом зношування хребта внаслідок життєдіяльності, та на важкий остеохондроз, який найчастіше характеризується ускладненнями.
Помірний остеохондроз легко піддається консервативному лікуванню. І якщо повністю зупинити неминучий процес старіння не можна, то суттєво уповільнити цілком можливо. Ускладнення, яких може призвести важкий остеохондроз, такі.
- Спондилоартроз.
- Дегенерація міжхребцевих дисків
- Стеноз хребетного каналу.
Важливо! Міжхребцеві диски виконують роль амортизатора та знижують тертя між хребцями. Дегенеративні процеси у цих структурах можуть призвести до випинання пульпозного ядра диска та до міжхребцевої грижі. Випинання призводить до стискання корінців і больового синдрому.
Спондилоартроз – дегенерація дуговідросткових суглобів, що з'єднують сусідні хребці. Інакше такі суглоби називаються фасетковими. При порушенні суглобового хряща відбувається болісний контакт між хребцями. При дегенерації фасеткових суглобів найчастіше з'являються кісткові розростання, що призводить до спондильозу.
Стеноз – звуження (у разі, хребетного каналу). Зазвичай стеноз – це результат таких патологій, як міжхребцева грижа або спондильоз. Кісткові розростання та грижові випинання здавлюють нервові коріння у місцях їх входження та виходу.
Клінічна картина важкого остеохондрозу є результатом ускладнень:
- хронічні болі у сфері хребта;
- тертя поверхонь кісток;
- скутість;
- раптова м'язова слабкість;
- зниження рефлексів;
- поколювання в кінцівках;
- іррадіюючий біль;
- симптоми ішіасу.
Ішіас є наслідком компресії сідничного нерва.
Класифікація
Існує чотири ступені остеохондрозу. Класифікація відбувається на основі зібраного анамнезу та за допомогою інструментальних методів діагностики. Головними критеріями у цій класифікації є біль та неврологічні симптоми.
- I ступінь — біль легко усувається медикаментозно.
- II ступінь - характерні тривалі болі та деформація хребта з помірною неврологічною симптоматикою.
- ІІІ ступінь - болі носять систематичний характер, неврологічні симптоми значні.
- IV ступінь - постійний біль, множинні неврологічні дефіцити. Порушення проведення нервових імпульсів. Паралічі та парези.
При поширеному диспластичному остеохондрозі пацієнту надається статус інвалідності. Залежно від загального стану хворого, ступеня та інтенсивності розвитку клінічної картини, інвалідність буває трьох груп.
Типи інвалідності при остеохондрозі.
| Група | Опис |
|---|---|
| Перша група | Функції хребта втрачені. Пацієнт не в змозі самостійно пересуватися та доглядати за собою. |
| Друга група | Пацієнт здатний сам пересуватися та виконувати дрібні доручення, але періоди загострення часті. Операція з якихось причин протипоказана чи марна. Або хірургічне втручання вже було проведено, але виявилося неефективним. |
| Третя група | Пацієнт здатний до самообслуговування. Є больові та вестибулярні симптоми, але частота загострень помірна та періодична. |
Групу інвалідності надає лікар на основі деяких досліджень для оцінки працездатності.
Діагностика
На прийомі у лікаря діагностика складатиметься із кількох компонентів. Першим і найважливішим є збір анамнезу з урахуванням суб'єктивної інформації, даної пацієнтом. Звертається увага на сімейний анамнез, оскільки остеохондроз має генетичну складову. Фахівець запитує про місце роботи, про умови життя і про перебіг хвороби, а пацієнт точно повинен описати, що його турбує. Найкращого результату можна досягти при хорошому зворотному зв'язку між хворим та лікарем.
Наступним методом є об'єктивне дослідження, що проводиться самим фахівцем чи з допомогою інструментальних методів. Лікар перевіряє діапазон руху шиї та кінцівок, який може помітно звузитися через біль та скутість. Методом пальпації він фіксує, наскільки м'язи сильно піддаються спазмам і наскільки викривлений хребет. Звертається увага на неврологічне дослідження, з допомогою якого можна простежити ослаблені рефлекси. Такий симптом може бути результатом стискання або ураження нерва.
До інструментальних методів діагностики поширеного остеохондрозу відносяться:
- Рентгенографія всього хребта у двох проекціях.
- МРТ для оцінки зв'язок та нервової тканини.
- Електрофізіологічне дослідження для перевірки провідності нервових імпульсів.
Рентгенографія ефективна визначення наявності кісткових наростів — остеофітів, звуження хребетного каналу та наявність інших захворювань, які є наслідком остеохондрозу, наприклад, сколіозу.
Разом із МРТ може застосовуватись і комп'ютерна томографія. За допомогою КТ можна визначити ступінь стискання нервів шпорами.
Діагноз поширеного полісегментарного остеохондрозу ставиться в тому випадку, якщо були виключені інші патології, які спричиняють деструкцію хребців (наприклад, туберкульоз) та у разі, якщо уражені кілька сегментів одного або багатьох відділів.
Існують додаткові методи діагностики. До них відносяться:
- Сканування кістки.
- Дискографія.
- Мієлограма.
Сканування кістки дозволяє зафіксувати такі недуги як остеоартроз, переломи або інфекції. Цей метод — радіонуклідний, і він підходить для диференціальної діагностики та визначення можливих ускладнень.
При проведенні дискографії контрастну речовину вводять у драглисте (пульпозне) ядро міжхребцевого диска. Цей метод ефективний визначення наявності міжхребцевої грижі.
Мієлограма також є контрастним методом дослідження. Контраст вводять у спинномозковий канал та реєструють картину за допомогою рентгену або КТ. За допомогою даного методу можна визначити стан хребетного какалу, наявність звужень та здавлювань.
Лікування
Лікування ґрунтується на наступних механізмах.
- Уповільнення дегенеративного процесу шляхом покращення постачання структур опорно-рухової системи поживними речовинами.
- Стабілізація хребта.
- Усунення защемлення нервових волокон.
- Зняття симптомів.
Для медикаментозного лікування використовуються такі препарати:
- нестероїдні протизапальні засоби, які знімають запалення та біль;
- аніліди знімають біль на початкових стадіях;
- місцеві анальгетики як мазей;
- міорелаксанти для зниження спазму м'язів та збільшення діапазону рухів;
- вітаміни групи B підвищення провідності нервової тканини;
- хондропротектори, які знижують швидкість прогресування дегенеративних процесів шляхом вбудовування активних речовин (хондоітинсульфату та глюкозаміну) у клітини хряща. В результаті нормалізується обмін речовин, знижується клінічний прояв. Препарат використовується протягом тривалого часу та потребує особливої консультації при вагітності, лактації, наявності хвороб ШКТ. Абсолютним протипоказанням є фенілкетонурія;
- спазмолітики знімають спазм гладкої мускулатури і цим полегшують прояви остеохондрозу з боку внутрішніх органів;
- антиоксиданти;
- антидепресанти для усунення психосоматичної складової цієї хвороби. Вони перешкоджають передачі нервового імпульсу центральної нервової системи в головний мозок. Сприяють виробленню ендорфінів і дозволяють вирішити проблему з хронічним безсонням через постійний біль.
- невропатичні засоби для усунення уражень нервових закінчень.
- опіати при нестерпному болі та неефективності інших знеболювальних.
Як інвазивні медикаментозні процедури використовують:
- ін'єкція стероїдів в епідуральний простір. Стероїди є потужними протизапальними. Вони знімають запалення нервових корінців, що сприяє зняттю болю, викликаного радикулопатією. Складна процедура. Вимагає кваліфікованого спеціаліста;
- ін'єкції у фасетковий суглоб. Введені препарати призводять до місцевого оніміння та знеболювання.
Важливо знати! Прийом медикаментів призначений не для позбавлення від хвороби - не існує таких ліків, які здатні були б повністю усунути остеохондроз, який є хронічною хворобою. Препарати призначаються лише купірування симптомів.
Медикаменти призначаються лікарем. Пацієнт поінформований про можливі побічні ефекти кожного препарату і після цього вирішує сам, який курс лікування вибрати.
При симптомах, які дають підстави підозрювати остеохондроз, звертаються до вертебролога, ортопеда та невролога. Якісна медична допомога полягатиме у тісній співпраці цих фахівців між один з одним та з пацієнтом.
Фізіотерапія
Фізіотерапія застосовується як комплекс допоміжних лікувальних заходів на покращення кровообігу та обміну речовин у ураженій тканині. При поширеному остеохондрозі застосовуються такі методи.
- Електрофорез (засновано на переміщенні колоїдних частинок під дією зовнішнього електричного поля).
- Фонофорез (поєднання ультразвукового та медикаментозного впливу).
- Магнітотерапія (використання статичного магнітного поля).
- УВЧ-терапія (ультрависокочастотна терапія).
- Електроміостимуляція (стимуляція нервів та м'язів).
- Голкорефлексотерапія (акупунктура).
- Вплив лазером.
Крім фізіотерапії активно застосовуються мануальна терапія та лікувальна фізкультура. Професійний масаж може призвести до тривалої ремісії. Лікувальною фізкультурою не можна займатися під час загострення хвороби, оскільки це може призвести до ускладнень. У період ремісії помірне фізичне навантаження підтримує тонус м'язів, отже, і хребет. Вправи проводяться під нагляд інструктора, а призначаються лікарем.
Під час загострення не можна прогрівати хребет, але можна носити корсет, але лише кілька годин. В інших випадках носіння корсету більше кількох годин є неоптимальним варіантом, оскільки це може спричинити атрофію м'язів.
Мануальна терапія дозволяє збільшити просвіт затиснутих нервів та знизити неврологічну симптоматику. Альтернативними методами є п'явки, вакуумний масаж. Ці способи спрямовані на покращення кровообігу ураженого місця. Корисне санітарно-курортне лікування. Особлива перевага надається водним процедурам.
Оперативне втручання
При лікуванні остеохондрозу фахівці охоче вдаються до консервативної терапії, проте для належного ефекту необхідно багато часу, терпіння та скрупульозного дотримання пацієнтом рекомендацій. Якщо консервативне лікування є неефективним, тільки тоді слід вдаватися до інвазивних методів. Зазвичай операція має паліативний характер. Це означає, що операція буде проведена лише для зняття симптомів та порівняльного поліпшення якості життя, але не для повного лікування (справедливо сказати, що консервативне лікування теж не призводить до повного усунення хвороби, проте сприйнятливість пацієнта до неінвазивної терапії є ознакою гарного прогнозу).
Буває два типи операції: декомпресійна та стабілізуюча. Перша спрямована зняття здавлювання нервів, а друга стабілізацію хребетного стовпа. До декомпресійних відносять такі операції.
- Фасетектомія – видалення фасеткових суглобів усунення здавлювання.
- Форамінотомія – збільшення просвіту хребетного каналу, що звузився через остеофіти.
- Ламінектомія – видалення задньої частини хребця, яка може бути деформована через остеохондроз.
- Ламінотомія – видалення фрагмента задньої частини хребця розширення хребетного каналу.
Ці операції передбачають задній доступ, але при міжхребцевій грижі оперативний доступ буде переднім.
Декомпресійні операції із переднім доступом такі.
- Дисектомія – видалення міжхребцевого диска.
- Корпектомія – видалення всього тіла хребця із прилеглими дисками.
До стабілізуючих операцій відносять:
- Спондилодез – метод злиття хребців.
- Штучний міжхребцевий диск.
Необхідність у стабілізуючих операціях виникає після дискектомії.
Операції призначаються рідко, оскільки є ризик розвитку серйозних ускладнень.
До ускладнень відносять:
- рецидиви больових відчуттів;
- хибне зрощення;
- інфікування;
- флебіт на кінцівках;
- порушення акту сечовипускання;
- біль через трансплантат;
- поломка впроваджених кріплень.
Післяопераційний період триває кілька місяців. Шви гояться через 2 тижні після операції. У разі виявлення ускладнень необхідно терміново звернутися до лікаря.
Після операції проводять реабілітаційний курс для прискорення процесів загоєння та відновлення повної працездатності.
Загальні рекомендації
Правильне харчування сприяє запобіганню рецидивам загострення поширеного остеохондрозу. Правильне харчування в першу чергу необхідне підтримки стабільної маси тіла, оскільки надмірна вага є додатковим навантаженням на хребет. При цьому харчування має бути повноцінним, вітамінізованим та багатим кальцієм, магнієм та калієм. Необхідно обмежити споживання кави, оскільки вона вимиває кальцій з організму. Корисно відвідувати басейн. Слід уникати постійного перебування у одній позі.
За наявності частих загострень та нестачі дисципліни для точного дотримання рекомендацій найправильніше пройти повний курс лікування у стаціонарі під наглядом лікаря.
Не можна приймати лікарські засоби самостійно.
Підбиваємо підсумки
Часто поширений остеохондроз розвивається після не до кінця вилікуваного "поодинокого" остеохондрозу. Цей факт говорить про те, що при появі будь-якого дискомфорту необхідно звертатися до лікаря негайно, не сподіваючись, що біль пройде сам. У такому разі запобігти розвитку інших патологій буде набагато простіше, а вилікувати першопричину – тим більше.































